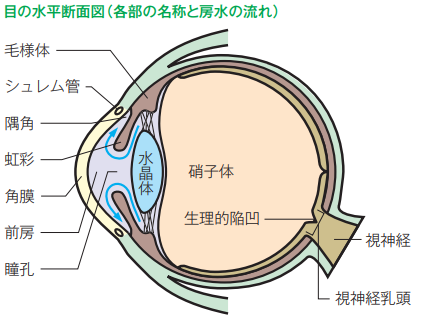
目の中には血液の代わりになって栄養などを運ぶ、房水という液体が流れています。房水は毛様体でつくられ、主にシュレム菅から排出されます。眼の形状は、この房水の圧力によって保たれていて、これを眼圧と呼びます。眼圧は時間や季節によって変動しますが、ほぼ一定の値を保っています。
GLAUCOMA
緑内障とは本来、眼圧(眼球内の圧力)が上昇することで眼の奥にある視神経という部分が圧迫されて、視野(見える範囲)が狭くなったり、部分的に見えなくなる病気です。
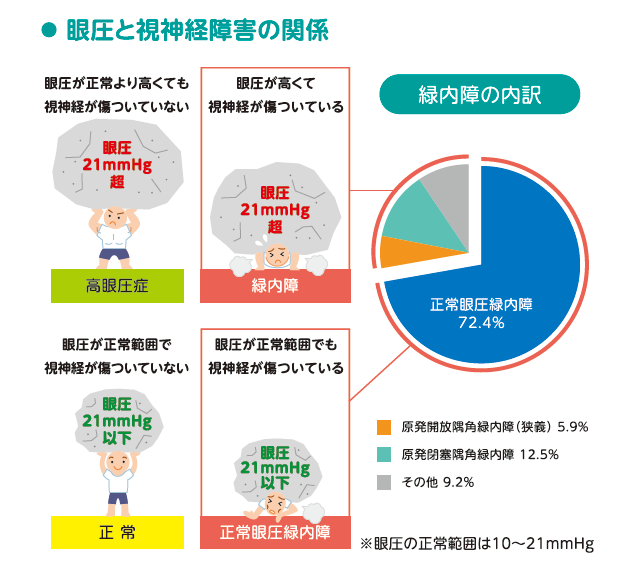
ただし眼圧が正常範囲内の人でも緑内障になることがあり、これは正常眼圧緑内障といいます。正常眼圧緑内障は日本人に1番多い緑内障といわれています。
緑内障の進行はゆっくりであるため、自覚症状がなく、気付かないまま視野が欠けてしまうことが少なくありません。
また緑内障で失われた視野や視力は薬や手術では回復することはありません。早期に発見して適正な治療をおこなうためにも、眼科で検診することをおすすめします。
目の中には血液の代わりになって栄養などを運ぶ、房水という液体が流れています。房水は毛様体でつくられ、主にシュレム菅から排出されます。眼の形状は、この房水の圧力によって保たれていて、これを眼圧と呼びます。眼圧は時間や季節によって変動しますが、ほぼ一定の値を保っています。


目の中心をややはずれたところに暗点(見えない点)ができます。自分自身で異常に気づく事はありません。

暗点が拡大し、視野の欠損(見えない範囲)が広がり始めます。しかし、この段階でも片方の目によって補われるため、異常に気づかないことが多いです。

視野(見える範囲)はさらに狭くなり視力も悪くなって、日常生活にも支障をきたすようになります。さらに放置すると失明に至ります。
緑内障にはいくつかの種類があり、原因や症状も違います。
主に2種類あり、眼圧の上昇により起こる緑内障と、眼圧の上昇を伴わない緑内障があります。そのほかに生まれつきによるものや、眼の外傷・他の病気から起こる緑内障などもあり、その治療法も異なります。
まずは原因を調べるために、症状があった時は早めに検査を受けることをおすすめします。
眼圧が正常範囲(10~21mmHg)にも関わらず発症する緑内障が、正常眼圧緑内障です。症状の進行が緩やかのため、悪化するまで自覚症状がないのが特徴です。
また近年行われた調査の結果から、緑内障の約7割が正常眼圧緑内障であり、日本人に多いことがわかりました。
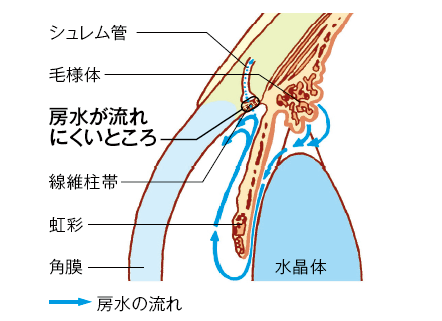
房水の出口である線維柱帯が徐々に目詰まりを起こして、房水がうまく排出されず眼圧が上昇します。
初期には視野欠損などの自覚症状がなく、病気が進行して初めて視野欠損などの症状に気付きます。ゆっくりと病気が進行していく慢性の病気です。
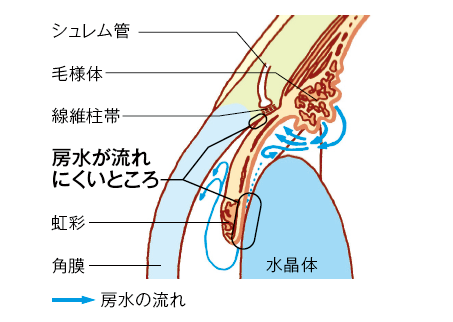
角膜と虹彩の間にある隅角が狭くなり、虹彩によってふさがって房水の流れが妨げられて眼圧が上昇します。
慢性型と急性型があり、房水の流れが完全に止まってしまい、眼圧が急激に上昇することを急性緑内障といいます。これは突然発症し急激に症状が進行するため、発作から48時間以内に処置を行わないと失明に至ることもあります。
外傷、角膜の病気、網膜剥離、目の炎症など、他の目の疾患による眼圧上昇や、ステロイドホルモン剤などの薬剤による眼圧上昇によっておこる緑内障です。
続発緑内障にも、隅角の形による「開放」と「閉塞」があります。続発緑内障の治療は、眼圧を下げる治療をおこないますが、まず原因となっている病気を治療するのも重要です。
生まれつきの隅角発育異常や他の疾患・要因により小児期に眼圧が上昇する緑内障です。
小児の眼球は柔らかいので、眼圧が上昇すると眼球が大きくなります。そのため小児の緑内障では、眼圧が高い・視神経や視野に緑内障性異常があるといった緑内障特有の異常の他に、角膜が大きい・近視が進行するといった特徴があります。また、ダウン症・代謝異常・母斑症・先天性風疹症候群などに関連した緑内障があることも特徴の一つです。発症年齢は、出生前から思春期まで幅広いです。
緑内障は、眼圧検査、眼底検査、視野検査、光干渉断層計などで診断されます。健康診断や検診などでいずれかの検査に異常があった場合、必ずもう一度眼科医の診察を受けるようにしましょう。
直接、目の表面に器具をあてて測定する方法と、目の表面に空気をあてて測定する方法があります。緑内障管理のための重要な検査です。
視神経の状態をみるために、視神経乳頭部を観察します。視神経が障害されている場合、陥凹(へこみ)の形が正常に比べて変形し大きくなります。緑内障発見のための必須の検査です。
視野の欠損(見えない範囲)の有無や大きさから緑内障の進行の具合を判定します。緑内障診断のためには基本の検査です。
光の特性を利用して眼底を撮影し、網膜や視神経の断面を見る三次元の画像解析装置を用いた検査です。二次元の眼底写真と比べてより多くの情報を得ることができます。
また、緑内障になる手前の段階である「前視野緑内障」のうちから、眼底の網膜に緑内障の特徴的な変化が出ていれば捉えることができるのも、光干渉断層計(OCT)の特徴です。前視野緑内障の時点で発見できれば、より早く治療を始めたり、治療を始めるタイミングを検討することができます。
緑内障の病気の進行をくい止めるためには、眼圧を低くコントロールする事が最も有効とされています。治療法としては薬物療法、レーザー治療や手術が一般的です。
レーザー治療や手術を受けて眼圧が下降しても、その効果が維持されるとは限らず、再度手術を行う場合もあります。
多くの緑内障では薬物療法が治療の基本となります。
眼圧を下げるために使われる薬は、主に房水の産生量を減らしたり、房水の流れをよくしたりするものです。はじめは1種類の目薬で様子をみて、効果が少ないと判断された場合は複数の目薬を組み合わせて処方していきます。
点眼薬だけでは効果が不十分な場合、内服薬を併用することもあります。
目薬は病状を維持するためのものです。症状が改善しないからといってやめずに、長期的に続けていくことが重要です。
急性緑内障の場合や薬物療法で眼圧コントロールが不十分な場合、レーザー治療や手術を行います。
レーザー治療には主に2つの方法があります。
1つは虹彩にレーザーを照射して、穴を開けることで房水の流れを変える方法です。もう1つは線維柱帯にレーザーを照射することで房水の排出を促進する治療です。
比較的安全で痛みもなく、外来でおこなうことができます。
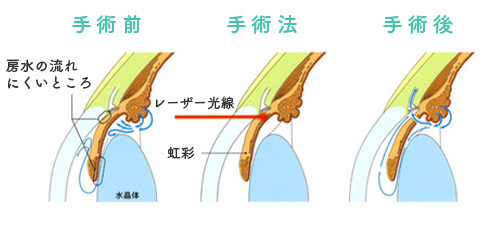
レーザー光線で虹彩に小さな穴をあけて、
房水が流れ出すバイパスをつくる
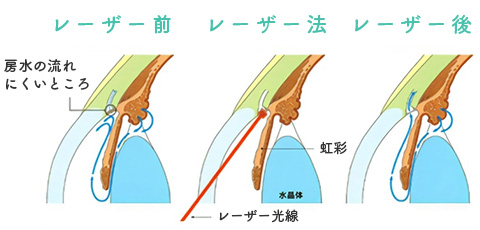
房水の出口にある網目の部分(線維柱帯)に
レーザー光線をあて、房水の流れを良くする
房水の流れを妨げている部分を切開し流出路をつくって房水を流れやすくする方法や、毛様体での房水産生を抑える方法などがあります。
当院で手術療法はおこなっておりません。適応の方には大学病院等へ紹介させていただきます。
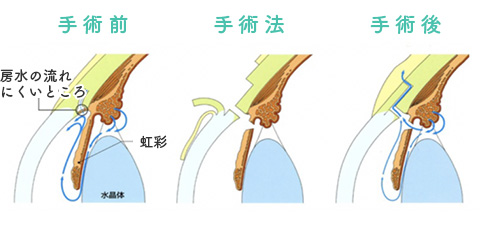
新しく房水の流れる通路を結膜(白目)の下までつくる
日常生活で特に気をつけることはありません。あまり神経質になり過ぎず、こころや身体に余裕をもち、規則正しい生活を送ることをおすすめします。
またほとんどの緑内障は自覚症状がなく、病気であること、進行していることに気付かない事が多いので、定期的に眼科を受診しましょう。
お薬をもらっている方は、治療のための薬は回数・量を守って使用しましょう。
治療のための点眼液や内服薬は副作用が現れることがあります。
目に異常を感じたり、全身になにか変わった症状が出た時は、すぐに医師に相談しましょう。
